医療
2025年12月25日「介護保険制度の見直しに関する意見」が上梓
2025年12月25日の介護保険部会にて提示された、「介護保険制度の見直しに関する意見」(以下、「本資料」という)。本部会では2027年度介護保険法改正・報酬改定に向けた論点整理、及び視点の提示が行われています。今回の本資料の特徴は何と言っても「ページ数が多い」こと。3年前は42ページでしたが今回は何と、67ページと25ページも増えており、1回のニュースレターでは採り上げづらいボリュームになっています。そこで今回は、今年から新たに方針が示された地域3分類(中山間・人口減少地域、大都市部、一般市等)の内容に絞り、特に中山間・人口減少地域に対する論点を中心に採り上げてお伝えしてまいります。
「介護保険制度の見直しに関する意見」地域3分類に関する論点とは
それでは早速、中身に移ってまいりましょう。先ずは中山間・人口減少地域における柔軟な対応等に関し、「特例介護サービスの枠組みの拡張」についてです。
◯地域の実情に応じてサービス提供体制を維持・確保するため、人材確保、ICT機器の活用等の生産性向上の方策など、自治体が必要な施策を講じた上で、それでもなおやむを得ない場合、中山間・人口減少地域に限定した特例的なサービス提供を行う枠組みとして、特例介護サービスに新たな類型を設けることが適当である。
◯この新たな類型においては、
・職員の負担への配慮の観点から、職員の賃金の改善に向けた取組、ICT機器の活用、サービス・事業所間での連携等を前提に、管理者や専門職の常勤・専従要件、夜勤要件の緩和等を行うこと
・サービスの質の確保の観点から、市町村の適切な関与・確認や、配置職員の専門性への配慮を行うことを前提とすること
が考えられ、今後、詳細な要件について、介護給付費分科会等で議論することが適当である。
なお、これらの要件が自治体で厳しく解釈されると、必要な配置基準の緩和が進まなくなるのではないかとの意見があった。
◯新たな類型の特例介護サービスについては、現行の基準該当サービス・離島等相当サービスの対象となっている居宅サービス等(訪問介護、訪問入浴介護、通所介護、短期入所生活介護、福祉用具貸与、居宅介護支援等)に加え、施設サービスや居宅サービスのうち特定施設入居者生活介護も対象とすることが適当である。また、市町村が指定権者となり実施している地域密着型サービスにおける同様のサービスについても、同様の対応を実施できるようにすることが適当である。
◯なお、新たな類型の特例介護サービスについては、
・サービスの質の担保について、事後の確認を行う仕組みについても検討が必要ではないか
・介護保険制度は全国どこでも必要なサービスを提供すべきものであり、配置基準の緩和は、慎重に対応するものとして、あくまでも緊急的な対応として行うものとすべきではないか
・ICT機器の活用などの業務効率化の取組は、必要人員を代替し得るものであるかどうか精査が必要ではないか
・まずは現行の居宅サービス等に限定し、施設サービス等を対象に含めるかどうかについては、ICT機器等の活用実績を踏まえ慎重に検討すべきではないか
・夜勤要件の緩和については、特に職員の負担感などへの配慮が必要ではないか
との意見があったことにも留意し、今後詳細な要件について、介護給付費分科会等で議論することが適当である。
続いて、「地域の実情に応じた包括的な評価の仕組み」についてです。
◯中山間・人口減少地域においては、利用者の事情による突然のキャンセルや利用者宅間の移動に係る負担が大きく、また、高齢者人口の減少に伴うサービス需要の縮小、季節による繁閑の激しさ等から、年間を通じた安定的な経営が難しく、サービス基盤の維持に当たっての課題となっている。
◯このため、特例介護サービスの新たな類型の枠組みにおいて、安定的な経営を行う仕組みとして、例えば訪問介護について、現行のサービス提供回数に応じた出来高報酬と別途、包括的な評価(月単位の定額払い)を選択可能とすることが適当である。
◯こうした包括的な評価の仕組みについては、
・利用者数に応じて収入の見込みが立つため、特に季節による繁閑が大きい地域や小規模な事業所において、経営の安定につながる
・移動時間など、地域の実情を考慮した報酬設定が可能となるほか、突然のキャンセル等による機会損失を抑制し、予見性のある経営が可能になる
・利用回数や時間の少ない利用者を受け入れた場合でも、収益が確保できる
・安定的かつ予見性のある経営が可能となることで、常勤化が促進されるなど、継続的かつ安定的な人材確保につながる
・利用者の状態変化により利用回数や時間が増えた場合でも、負担が変わらず、安心感がある
等のメリットが期待される。
◯その一方で、
・利用者ごとの利用回数・時間の差にも配慮しながら、利用者間の不公平感を抑制する必要がある
・利用者の費用負担が急激に増えることや、区分支給限度基準額との関係でサービス利用に過度な制約がかからないよう、適切に配慮を行う必要がある
・保険料水準の過度な上昇を抑制する観点や、対象地域の内外での報酬水準の均衡等も踏まえて、サービス提供量と比べて過大な報酬とならないようにする必要がある
・利用回数や時間にかかわらず一律の報酬となることにより、利用者が必要以上にサービスを利用する、事業者が必要なサービス提供を控える、といったモラルハザードを抑制する必要がある
といった点に十分な留意が必要である。
◯このため、具体的な報酬設計については、利用者像ごとに複数段階の報酬区分を設定することや、区分支給限度基準額との関係性にも配慮しつつ包括化の対象範囲を設定するなど、きめ細かな報酬体系とする方向で検討を進める必要がある。こうしたことも踏まえて、報酬水準の設定に当たっては、現状の十分なデータ分析の下、包括的な評価の仕組みを導入する事業者の経営状況や、サービス提供状況等に与える影響を考慮しつつ、今後、介護給付費分科会等で議論することが適当である。
◯また、ニーズを有する地域の事業者が迅速に対応できるよう、希望する自治体においては、第10期介護保険事業計画期間中の実施を可能とすることを目指し、第9期介護保険事業計画期間中に検討を進めることが適当である。
続いて、「介護サービスを事業として実施する仕組み」についてです。
◯今後、2040年を見据えると、サービスを提供する担い手だけでなく、更なる利用者の減少が進む地域も想定される中、上述のような給付における特例の仕組みを活用しても、なおサービス提供体制を維持することが困難なケースが想定される。
◯こうした地域においても、契約に基づき利用者本位でサービスを選択するという介護保険の制度理念を維持するとともに、利用者が住み慣れた地域を離れ、在宅での生活を継続することが困難となる状況を防ぐことが重要である。
◯このため、こうした場合に備えた中山間・人口減少地域における柔軟なサービス基盤の維持・確保の選択肢の一つとして、給付の仕組みに代えて、市町村が関与する事業により、給付と同様に介護保険財源を活用し、事業者がサービス提供を可能とする仕組みを設けることが適当である。
◯この仕組みにおいては、要介護者等に対して、訪問介護、通所介護、短期入所生活介護等といった給付で実施するサービスを実施できるようにするとともに、こうしたサービスを組み合わせて提供することが考えられる。このようなサービス提供についても、利用者との契約に基づき、適切なケアマネジメントを経て、要介護者に対して介護サービスを提供するという点においては、給付サービスと変わりがない仕組みとすることが適当である。また、本事業は、人口減少社会の中で、被保険者(住民)のために介護サービスを維持・確保することが目的であり、その導入に当たっては、対象地域の特定と併せて、介護保険事業(支援)計画の策定プロセスの一部として、被保険者(住民)等の関係者の意見を聴きながら検討することが想定される。
◯今回の新たな事業の仕組みによる事業費については、例えば、圏域を超えて訪問する際の経費など、中山間・人口減少地域へのサービス提供に係る追加的な費用も勘案することも考えられる。なお、複数のサービスを組み合わせて弾力的に提供するケース等が想定されることを踏まえると、単独の事業所等におけるサービス提供時に要するコストと比べて、一定程度効率的に実施することも可能になることも想定される。
◯その上で、新たな事業は、地域支援事業の一類型として実施することが考えられ、その財源構成は、国、都道府県、市町村、1号保険料、2号保険料ごとに、現行の給付サービスと同様の負担割合とすることが考えられる。
◯中山間・人口減少地域における居宅サービスが継続的に提供されることにより、当該地域における在宅の要介護高齢者が引き続き在宅で生活することが可能となること等を踏まえると、この事業の実施が当該市町村の介護保険財政に与える影響は、施設サービス等の他の給付費を含めて総体的に見ればそれほど大きなものとはならないと考えられるものの、保険財政規律を確保する観点から、当該事業費の総額についても、他の地域支援事業と同様に、高齢者の伸び率等を勘案した上限額を設定することが考えられる。
◯包括的な評価の仕組みと同様、中山間・人口減少地域における事業者の経営やサービス提供の状況等を十分に検証の上、こうした地域において実際に活用可能なものとなるよう、都道府県や市町村の負担軽減の観点も含めて、関係者の意見を丁寧に伺いながら、検討を進めることが必要である。
◯なお、介護サービスを事業として実施する仕組みについては、制度の導入により、市町村に責任が集中することにならないよう、都道府県が一定の関与をする仕組みとするなど、丁寧な検討を行うべきとの意見があった。
最後に、「大都市部・一般市等における対応」に関し、「定期巡回・随時対応型訪問介護看護と夜間対応型訪問介護の統合」についてです。
◯定期巡回・随時対応型訪問介護看護は、要介護高齢者の在宅生活を24時間支えるサービスとして、日中・夜間を通じて訪問介護と訪問看護の両方を提供し、「定期巡回」と「通報による随時対応」を行っており、特に今後増加する都市部における居宅要介護者の介護ニーズに対して柔軟に対応することが期待されている。一方で、夜間対応型訪問介護は、夜間における「定期巡回」と「通報による随時対応」を行うもので、これまでの本部会等の議論においても、両サービスは機能が類似・重複しており、将来的な統合・整理に向けた検討の必要性について指摘があったところである。
◯両サービスの機能・役割や、将来的なサービスの統合を見据えて段階的に取り組んできた状況を踏まえ、また、
・夜間対応型訪問介護の多くの利用者は日中の訪問介護を併用しており、日中・夜間を通じて同一の事業所によって24時間の訪問介護(看護)サービスを一体的に受けられることは、夜間対応型訪問介護の利用者にとって効果的と考えられること
・8割以上の夜間対応型訪問介護事業者が定期巡回・随時対応型訪問介護事業所も運営しており、定期巡回・随時対応型訪問介護事業所にとっては、事業所の指定手続や報酬請求事務等が効率化されるなど、限られた地域資源の有効活用にも資すること
・令和6年度介護報酬改定で設けた定期巡回・随時対応型訪問介護看護の新区分について、利用者に不利益は生じていないと考えられることから、夜間対応型訪問介護を廃止し、定期巡回・随時対応型訪問介護看護と統合することが適当である。
◯なお、この際、必要な人員の確保やサービスの認知度向上など、利用者・事業者双方への影響にも十分配慮する必要があることから、一定の経過措置期間を設けた上で、人員配置基準や報酬に関して特例的な類型を設けることが適当である。
タイムリーにキャッチアップしつつも、過度に振り回されないように
以上、今月は「介護保険制度の見直しに関する意見」から一つのテーマに絞り、お伝えしました。今回の資料により、2027年の法改正・報酬改定へ向けての大きな方向性は概ね示されたと思われます。今後の手続きとしては、議論は介護給付費分科会へと引き継がれ、より細かな改正法案・改定報酬案に関する審議が展開されることになります。経営者・幹部の皆様は是非、ご自身でも情報を追いかけていただくと共に、制度の活用は重要である一方、そこにばかり心が奪われ、結果、制度に振り回される、ということがないよう気をつけていただく必要もあるかもしれません。
いずれにせよ2027年の改正・改定へ向け、2026年はさらに具体的な議論が始まります。
我々もしっかりと追いかけ、タイムリーな情報提供を心掛けてまいりますので、引き続きよろしくお願い致します。
※本ニュースレターの引用元資料はこちら
↓
https://www.mhlw.go.jp/content/12300000/001622725.pdf
結論|「給与額」よりも「納得感」が職員定着を左右する
クリニック職員の離職理由で最も多いのは、実は「給与が低いから」ではありません。
評価基準が分からない・頑張っても給与が上がらないといった「不透明さ」が、定着率を下げる最大の要因です。
クリニック専門社労士として数多くの医療機関を支援してきた経験から言えるのは、
職員が定着する給与制度には“共通する設計思想”があるということです。
1. クリニック職員が離職する本当の理由
社労士コメント
「給与が不満」と言われても、詳しく聞くと“金額”ではなく“決め方”に不満があるケースがほとんどです。
よくある離職理由には次のようなものがあります。
-
昇給基準が院長の感覚で決まっている
-
ベテランと新人の給与差がほとんどない
-
評価されているのか分からない
-
他院と比べて妥当なのか判断できない
これらはすべて、給与制度が仕組み化されていないことが原因です。
2. 定着するクリニック給与制度の3つの原則
原則①「評価基準が明文化されている」
職員が安心して働き続けるためには、
何を頑張れば評価されるのかが明確である必要があります。
-
接遇
-
チーム貢献
-
業務習熟度
-
役割・責任
これらを言語化し、評価シートとして見える形にすることで、
「院長の気分で決まる給与」から脱却できます。
原則②「昇給の道筋が見える」
社労士として強くお伝えしたいのは、
昇給額の大小よりも“将来像”が重要という点です。
例:
-
入職3年でどの水準になるのか
-
役割が変わるとどう変化するのか
この道筋が見えるだけで、職員の離職率は大きく下がります。
原則③「院長の想いが制度に反映されている」
制度だけを他院からコピーしても、うまくいきません。
社労士コメント
「良い給与制度とは“院長の価値観を翻訳したもの”です」
-
患者対応を重視したい
-
チームワークを大切にしたい
-
長く働いてほしい
これらを評価項目に落とし込むことが、定着につながります。
3. 職種別に考える給与制度設計のポイント
医療事務
-
接遇力
-
業務正確性
-
後輩指導
→ 年功ではなくスキル評価を入れることでモチベーション維持
看護師
-
診療補助スキル
-
判断力
-
リーダー性
→ 役割給を導入すると定着率が向上
歯科衛生士・技師
-
専門性
-
患者満足度
-
売上貢献
→ 評価が曖昧だと転職リスクが非常に高い職種
4. よくあるNGな給与制度
社労士が実際に見てきた失敗例
-
毎年なんとなく一律昇給
-
人事評価はあるが給与と連動していない
-
「頑張りは見ている」という口頭評価のみ
これでは、真面目な職員ほど先に辞めてしまう傾向があります。
5. 小規模クリニックでも導入できる現実的な制度とは
「うちは小さいから無理」と言われることがありますが、
実際はスタッフ5名規模でも導入可能です。
ポイントは、
-
評価項目は10個以内
-
昇給ルールはシンプル
-
年1回、必ず面談を行う
完璧を目指さず、運用できる制度が成功の鍵です。
6. クリニック専門社労士としての実体験コメント
制度導入後、「ここで長く働けそうです」と言われた院長先生の表情が忘れられません。
給与制度は単なるコスト管理ではなく、
院長と職員の信頼関係を形にするツールです。
まとめ|給与制度は“採用対策”であり“定着対策”
-
給与制度=職員へのメッセージ
-
明確な評価と将来像が定着を生む
-
専門家の伴走で失敗リスクを下げられる
「人が辞めないクリニック」は、制度で作れます。
職員が定着する給与制度を、貴院に合わせて設計しませんか?
クリニック専門社労士が、現状分析から制度構築・運用までサポートします。
まずは無料相談をご利用ください。
⇒
専門社労士が解説!クリニックの人事評価制度で実現する「定着」と「採用コスト削減」の好循環【完全ガイド】 | 社会保険労務士法人ヒューマンスキルコンサルティング
2026年6月、介護保険制度における 介護職員等処遇改善加算(以下「処遇改善加算」) が大幅に見直されることが決定しました。この改定は、介護現場が抱える深刻な人材不足と賃金水準の低さという根本課題に対応するため、従来の3年ごとの通常改定とは別に 臨時(期中)改定 として実施される異例の政策です。加算の拡充は介護報酬全体の引き上げと合わせて、介護従事者の待遇改善や人材確保に向けた国の本気度を示すものとなっています。
本コラムでは、2026年6月施行の処遇改善加算のポイントを整理し、介護事業者が押さえるべき要点をわかりやすく解説します。
■1|臨時改定として処遇改善加算が見直される背景
日本は急速な高齢化が進行し、介護現場の人手不足が深刻な社会課題となっています。介護職の離職率が高い原因のひとつは 賃金水準が他産業に比べて低いままであること。このため、厚生労働省は従来の3年ごとの介護報酬改定に先立ち、2026年6月に処遇改善を中心とした 臨時の介護報酬改定 を決定しました。
この改定の狙いは、介護職員の給与改善だけでなく、 介護従事者全体の処遇向上と長期的な人材確保 にあります。国は処遇改善加算の拡充により、現場のモチベーション向上や離職防止を実現し、介護事業全体の安定化を図ろうとしています。
■2|「処遇改善加算」の対象範囲が大幅に拡大
従来の処遇改善加算は主に介護職員を対象としていましたが、2026年6月からはその対象が 介護従事者全体に拡大 されます。ここで言う介護従事者とは、介護職だけでなく 介護支援専門員(ケアマネジャー)や訪問看護、訪問リハビリテーションのスタッフ を含む広い範囲を指します。
特に注目すべきは以下の新対象サービスです:
-
訪問看護
-
介護予防訪問看護
-
訪問リハビリテーション
-
居宅介護支援(ケアマネジャー業務)
これらは従来、処遇改善加算の対象外とされてきましたが、改定後は加算の対象となることで、 看護職・リハビリ職・ケアマネジャーの賃金改善が可能となる 点が大きなポイントです。
■3|加算率の引き上げと上位区分の新設
処遇改善加算の体系自体も大きく変わります。従来の加算区分Ⅰ・Ⅱに加えて、 生産性向上や協働化等の取り組みを要件とする「上位区分(例:Ⅰロ・Ⅱロ)」 が新設されます。これにより、同じサービス種別でも 取り組み内容に応じて加算率が大きく変動 するようになります。
例えば、訪問介護や通所介護では ICTを活用した 生産性向上への取り組み を行う事業所に対して、従来より高い加算率を付与することが可能になります。これは単なる賃金原資の確保だけでなく、 効率化・質向上を同時に促すインセンティブ設計 でもあります。
また、現行の加算率そのものも引き上げられるため、介護職員にとっては 月額約1万円〜最大1.9万円程度の処遇改善が見込まれる とされており、賃金ベースアップの直接的な効果が期待されています。
■4|事業所運営への影響と留意点
この制度改定は介護事業者にとって歓迎すべき賃金改善策ですが、一方で 対応すべき実務プロセスや要件が複雑化する という面もあります。
✅ 主な留意点
-
新しい区分の取得要件整理
上位区分を取得するためには、生産性向上の具体的な取り組みや協働体制の構築など、事業所ごとの実行計画が必要です。 -
加算対象外だった職種の給与配分ルール
従来の賃上げ原資の配分ルールは介護職中心でしたが、対象拡大に伴い 看護師・リハ職・ケアマネにも賃上げ原資を配分するルールを整備する必要 があります。 -
現場負担の可能性
審議会の段階では、委員から「制度が複雑すぎて小規模事業所が対応困難」という意見も出ており、 事務負担増への懸念 も指摘されています。
■5|処遇改善加算拡充がもたらす効果
この改定が実現すると、日本の介護現場に以下のような ポジティブな影響 が期待できます。
📌 賃金水準の底上げ
従来より高い加算率と対象範囲の拡大により、介護従事者全体の給与改善が進む可能性があります。特に多職種連携が求められる在宅サービスでは、 専門職の定着促進 につながるでしょう。
📌 人材確保力の強化
介護職は深刻な人材不足に直面していますが、待遇改善が進むことで 人材の応募・定着率向上 が期待されます。加えて、上位区分要件を満たす事業所は採用競争力の向上につながります。
📌 サービス品質の向上
生産性向上やICT活用へのインセンティブが設計されたことで、 業務効率の改善と質向上 の両立が促されます。
■まとめ:事業者が今すぐ取り組むべきこと
2026年6月からの処遇改善加算の改定は、介護現場にとって 賃金改善と人材確保の大きなチャンス です。しかし、その恩恵を最大化するためには、事業所独自の取組計画を策定し、 新たな加算区分への対応を戦略的に進めることが不可欠 です。
具体的には以下の点を検討しましょう:
-
生産性向上やICT導入計画の策定
-
多職種の賃金配分ルール整理
-
上位区分の要件を満たす職場環境整備
この制度改定を正しく理解し活用することで、介護事業者は 持続可能な運営と現場職員の満足度向上 を同時に実現できます。
年度の補正予算による補助金について、運用ルールの細部を明らかにするQ&Aを公表
厚生労働省は21日、介護職員の賃上げに向けて支給する今年度の補正予算による補助金について、運用ルールの細部を明らかにするQ&Aを公表した。
介護保険最新情報のVol.1462で現場の関係者に広く周知した。
今回のQ&A(第1版)は全23問。申請のスケジュールや賃上げの実施期限、対象経費の範囲、要件確認に必要な根拠資料など、補助金の活用に向けた実務的な規定が解説されている。
厚労省はこの中で、賃上げの実施時期に言及した。
今年3月末までに補助金の支給を受けた場合、昨年12月から今年3月末までの間に行うよう要請。今年4月以降に補助金の支給を受けた場合は、昨年12月から各自治体の実績報告書の提出期限までに行うこととした。
そのうえで、全国の事業所・施設に「可能な限り速やかに実施していただきたい」と呼びかけた。
また、賃上げに伴って増加する法定福利費の事業主負担分について、賃金改善に含めてよいという解釈も示した。
今回の補正予算による補助金は、介護職員1人あたり最大で月額1.9万円を支給するもの。ベースは月額1万円で、要件を満たせばプラス5千円、追加でさらに4千円と上乗せされる設計となっている。上乗せ部分については、「ケアプランデータ連携システム」への加入や「生産性向上推進体制加算」の取得などが要件として定められている。
厚労省は今回のQ&Aで、こうした要件を満たしていることを証明する根拠資料も紹介。以下のように例示した。
◯「ケアプランデータ連携システム」については、使用画面のスクリーンショット(撮影時点がわかるもの)
◯「生産性向上推進体制加算」については、体制届出
これらは一律の提出までは求められないが、事業所で2年間の保存が必要。都道府県から求められた場合は、速やかに提出しなければならないとされた。
「働き続けたくなるクリニック」の特徴を考察
近年、医療業界全体で「働き方改革」が進んでいます。一方、好条件を提示していても有資格者(特に看護師)の確保は非常に困難なのが現実です。スタッフの入れ替わりが他のスタッフの負担を増やすことにつながり、さらなる離職を招くことも少なくありません。そこで今回、神奈川県内のとあるクリニックを運営する開業医が、自院の看護師に匿名でヒアリングを実施、現場の声から「働き続けたくなるクリニック」の特徴を考察します。
人材確保が困難な医療現場の実態
開業医、そしてこれから開業を考える医師にとって「人材の定着」は永遠のテーマです。
近年、医療業界全体で働き方改革が進む一方、有資格者(特に看護師)の確保は、賃上げ・好条件を提示しても極めて困難な状況にあります。スタッフの入れ替わりは、業務の質や患者の満足度だけでなく、残ったスタッフへの負担増となり、さらなる離職を招く負のスパイラルに陥りかねません。
このような現況だからこそ、「どうすればスタッフが辞めないか」ではなく、「どうすればスタッフが『このクリニックで働き続けたい』と思ってくれるか」という視点が重要になります。
今回、人材定着のヒントを得るべく実際にクリニックで働く現役の看護師2名に匿名でヒアリングを実施しました。スタッフの視点から見た「ずっと働きたいクリニック」と「すぐに辞めたいクリニック」の差を紹介します。
業務の属人化はNG「ワークライフバランス」確保のコツ
「一番大きいのは、有給が取りやすい雰囲気があるかどうかです。医療機関での看護師は女性が圧倒的に多い職場です。そのため、子どもの急な発熱や運動会・卒業式など学校行事での休みに対して『お互い様だから』と助け合う文化が根付いているかどうかは大切だと思います。ここで嫌な顔をされると、正直働きにくさを感じます。いまは事前に休み希望を出す際のルールも明確なので、スタッフ同士での調整もしやすく助かっています」>
「以前のクリニックは、定時になっても院長先生が患者さんの話を長々としていて、結局2時間近く残業ということが常態化していました。今のクリニックは18時の定時になったら帰るというコンセプトのもと、翌日の準備や片付けを効率化する仕組みがしっかりしていて、基本的に残業はほとんどありません。もし残業があっても、院長が『すぐに上がって』と声を
【決定的な差】
働きたい: 業務の標準化が進み、特定の人が休んでも回る体制。院長が率先して定時退社を促す。
辞めたい: 業務がベテランスタッフに集中し、休みを取ると周りに負担がかかる。院長が時間にルーズで、ダラダラと残業が発生する。
院長に求められる役割
「私たちが助かっているのは、患者さんからのクレーム対応や、難しい対外的な意思決定を院長が率先して引き受け迅速に対応してくれることです。『スタッフは目の前の患者さんのケアに集中して、トラブルは私が対処する』というスタンスを明確にしてくれるので、安心して働けます」
「院長が現場の状況をよく理解してくれているのも大きいです。看護師が患者さんや業者の対応に追われているときも、先生が間に入って対応してくれたり、『対応ありがとう』と必ずねぎらいの言葉をかけてくれたりするのはモチベーションになります。また、心電図や自動会計機など新しい機器導入など、スタッフにとってストレスになりがちな対外的な決定を院長が行うことで、スタッフ間の軋轢が生まれるのを防いでくれています」
【決定的な差】
働きたい: 院長がスタッフと適切な距離感を保ちつつ、コミュニケーションを欠かさない。現場の状況を理解して「クレーム対応の防波堤」となる。
辞めたい: 院長がスタッフの意見を聞かず、すべて自分のやり方を押し付ける。患者さんからのクレームや難しい決定を、すべてスタッフ間の話し合いに丸投げする。
スタッフのモチベーションを左右する「評価制度」のポイント
「給与水準自体はもちろん大事です。でもそれ以上に『どうすれば評価されるか』が明確でないと『長く働きたい』とは思えません。勤続年数だけでなく、新しい業務マニュアルの作成や特定の手技の習得など、業務への貢献度やスキルアップが昇給や賞与、そしてさまざまなインセンティブにしっかり反映される評価制度があると、『次も頑張ろう』というモチベーションにつながります」
「以前のクリニックは、院長が感覚でボーナスを決めているようでした。そのためなにを頑張っても給料が変わらないことに不満でした。今のクリニックでは、経営状況の透明性があり自分の目標や成果を院長に直接伝える機会があるため、待遇に納得感があります」
【決定的な差】
働きたい: 評価基準が明確で、業務貢献度やスキルアップが昇給・賞与に反映される。定期的な面談で、評価に関するフィードバックを受けられ、インセンティブもある。
辞めたい: 評価・報酬体系が不透明で、頑張っても報われている実感が持てない。昇給がない契約社員扱い。
ずっと働きたいクリニックに共通する「3つの特徴」
今回ヒアリングを行った結果、「ずっと働きたいクリニック」の共通項として浮かび上がったのは、「ワークライフバランスの尊重」「院長の適切なリーダーシップと人間性」「公正で明確な評価制度」の3点です。
特に、人材確保が困難な現況では、スタッフが「このクリニックなら安心して働ける」と感じられる、院長が責任をもって守る姿勢(クレーム対応、対外決定)が、何よりも重要になっています。そして、それを可能にするのは、院長の「感謝」の姿勢と、誰が休んでも業務が滞らない「仕組み(マニュアル化・効率化)」の両立です。
「給与が高い」だけでなく、スタッフが「ここで働くことに誇りを持てる」「自分の人生を大切にできる」と思える環境づくりこそが、永続的な人材定着の鍵となるでしょう。
( Medical LIVES記事参照)
厚生労働省は16日、来年度の臨時の介護報酬改定に向けた検討を重ねてきた審議会(社会保障審議会・介護給付費分科会)を開き、6月から実施する「処遇改善加算」の拡充の内容を明らかにした。
幅広い介護従事者に月額1万円の賃上げを届けるべく、既存の「加算Ⅰ」から「加算Ⅳ」の全ての区分で加算率を引き上げる。
あわせて、介護現場の生産性向上や協働化に取り組む事業所を評価するため、上位の「加算Ⅰ」と「加算Ⅱ」にそれぞれ新たな区分を創設。月額7000円分の上乗せ措置を講じる。これに定期昇給で見込まれる2000円をあわせ、月額で最大1万9000円の賃上げにつなげる考えだ。
新設される区分は、「加算Ⅰロ」と「加算Ⅱロ」。最上位となる「加算Ⅰロ」の加算率は、訪問介護が28.7%、通所介護が12.0%、特養は17.6%、老健は9.7%とされた。主なサービスの上位区分の加算率は以下の通りだ。
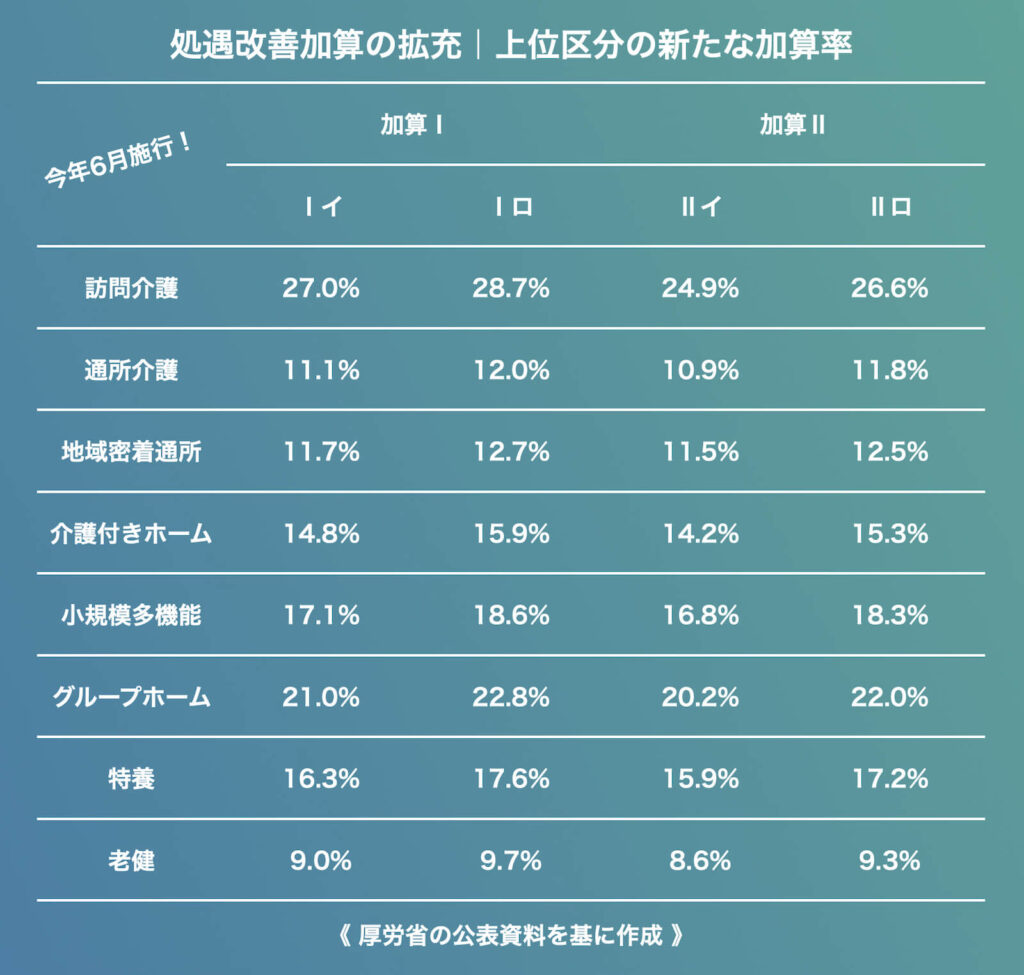
新設される上位区分(Ⅰロ・Ⅱロ)の取得要件には、介護現場の生産性向上や協働化の取り組みが位置づけられた。
厚労省は訪問系・通所系のサービスについて、「ケアプランデータ連携システム」への加入を取得要件に設定。施設系のサービスでは、既存の「生産性向上推進体制加算」の取得を求めるとした。介護現場の事務負担に配慮し、来年度中は事後の対応を約束する「誓約」があれば取得できる特例も設ける。
今後、厚労省は6月の施行に向けて関連通知やQ&Aなどを発出していく予定。
クリニックの給与制度は、診療科の特性を無視して一律で設計すると、必ず無理が生じます。
ここでは、歯科・美容・内科それぞれの診療科特性を踏まえた給与モデル事例をご紹介します。
歯科クリニックの給与モデル事例|「職種別・技術差」を明確に反映
歯科医院は、
-
歯科医師
-
歯科衛生士
-
歯科助手・受付
と職種ごとの専門性が高く、給与制度の設計難易度が高い診療科です。
歯科医院で多い給与設計の課題
-
衛生士の給与差が感覚的
-
技術力と給与が連動していない
-
ベテラン衛生士の人件費が高止まりする
モデル給与設計の考え方
-
基本給+職務給(職種別)+評価給の三層構造
-
歯科衛生士は
-
スキルレベル(SRP、TBI、指導力など)
-
患者対応・チーム貢献
を評価軸に昇給設計
-
-
歯科助手・受付は
-
接遇
-
業務正確性
-
マルチタスク対応力
-
を評価項目に設定
歯科医院では、「資格+技術+行動」を切り分けて給与に反映することが、人材定着と人件費管理の両立につながります。
美容クリニックの給与モデル事例|「成果連動型」を慎重に設計
美容クリニックは、他診療科と比べて
-
自由診療
-
売上への意識が高い
-
成果報酬を求められやすい
という特徴があります。
美容クリニックで多い給与トラブル
-
インセンティブ偏重で職場がギスギスする
-
売上至上主義になりクレームが増える
-
成果が出ないスタッフが孤立する
モデル給与設計の考え方
-
基本給+固定評価給+成果インセンティブの設計
-
インセンティブは
-
個人売上だけでなく
-
チーム売上
-
リピート率・クレーム率
-
なども加味し、行き過ぎた成果主義を抑制
-
カウンセラー・看護師・受付で評価項目を分ける
美容クリニックの給与制度では、
「売上を追わせすぎない仕組み」を作ることが、ブランド価値維持と長期経営の鍵となります。
内科クリニックの給与モデル事例|「安定性」と「納得感」を重視
内科クリニックは、
-
保険診療中心
-
急激な売上変動が少ない
-
長期勤務スタッフが多い
という特徴があります。
内科クリニックで多い課題
-
昇給基準が不明確
-
年功序列になりがち
-
若手が将来像を描けない
モデル給与設計の考え方
-
等級制度+定期昇給+評価昇給を組み合わせる
-
看護師・医療事務それぞれに
-
業務習熟度
-
患者対応
-
医師・他職種との連携
-
を評価項目として設定
-
昇給額の上限を設定し、人件費をコントロール
内科クリニックでは、
「急激に上げない・下げない」安定型給与制度が、職場の安心感と定着率向上につながります。
診療科別給与制度に共通する重要ポイント
診療科が違っても、共通して重要なのは以下の3点です。
1.評価基準を言語化すること
2.人事評価制度と給与制度を連動させること
3.院長が説明できる設計にすること
給与制度は「作って終わり」ではなく、
クリニックの成長段階に合わせて見直す経営ツールです。
結論|クリニック経営を安定させる鍵は「給与制度の見える化」
クリニックにおける給与トラブル、スタッフの不満、離職の多くは、給与制度が曖昧なまま運用されていることが原因です。
給与制度は単に「いくら払うか」を決める仕組みではなく、スタッフの行動を方向づけ、人件費をコントロールし、経営を安定させる重要な制度です。
感覚的な昇給や場当たり的な手当支給を続けていると、短期的には問題がなくても、将来的に必ず経営リスクとして表面化します。
今後の人材不足時代を見据えると、体系的な給与制度の構築は必須といえるでしょう。
解説|なぜクリニックに給与制度が必要なのか
1.「なんとなく昇給」が人件費を圧迫する
多くのクリニックでは、
-
毎年なんとなく昇給している
-
長く勤めているから給与が高い
-
辞められると困るからベースアップした
といった理由で給与が決められています。
しかしこの方法では、
-
人件費率が徐々に上昇する
-
経営が苦しくなっても下げられない
-
頑張っている人とそうでない人の差がつかない
という問題が起こります。
給与制度を設計することで、「上げる理由」「上げない理由」を院長が説明できる状態を作ることが重要です。
2.給与はスタッフへの最も強いメッセージ
給与は、院長が意図せずとも
「何を評価しているのか」
「どんな行動を求めているのか」
をスタッフに伝えています。
例えば、
-
接遇を重視したい
-
チーム医療を大切にしたい
-
業務効率を上げたい
のであれば、それが給与制度に反映されていなければ意味がありません。
評価制度と連動した給与設計を行うことで、スタッフの行動は自然と院長の方針に近づいていきます。
3.給与制度がないと不公平感が生まれる
「なぜあの人の給料は高いのか」
「自分は何を頑張れば昇給するのか」
これが分からない状態は、スタッフにとって大きなストレスです。
不公平感は、モチベーション低下だけでなく、陰口・派閥・離職につながります。
給与制度を明文化することで、
-
納得感が高まる
-
説明責任を果たせる
-
院長とスタッフの信頼関係が強化される
という効果が期待できます。
4.小規模クリニックほど給与制度が重要
「スタッフが少ないから制度は不要」と考えがちですが、
実際には少人数の方が給与への不満は顕在化しやすいのが現実です。
一人の給与に対する不満が、
-
職場全体の雰囲気悪化
-
突然の退職
-
採用コスト増大
につながるケースは少なくありません。
だからこそ、規模が小さいうちから給与制度を整えることが経営安定につながります。
5.給与制度は「人件費管理」の武器になる
適切な給与制度は、
-
売上と人件費のバランス
-
昇給原資の明確化
-
将来の経営シミュレーション
を可能にします。
「儲かっているのに手元にお金が残らない」
という状態を防ぐためにも、給与制度は欠かせません。
Q&A|クリニック給与制度に関するよくある質問
Q1.給与制度を作ると人件費が上がりませんか?
A.正しく設計すれば、むしろ人件費は安定します。
昇給ルールを明確にすることで、無秩序なベースアップを防げます。
Q2.スタッフに反発されませんか?
A.一方的な変更は反発を招きますが、
制度の目的や考え方を丁寧に説明すれば、多くのケースで理解を得られます。
Q3.評価制度と給与制度はセットで必要ですか?
A.セットで考えることを強くおすすめします。
評価があって初めて、給与に納得感が生まれます。
Q4.今の給与を下げる必要はありますか?
A.基本的には「不利益変更」を避け、現状維持・調整給で対応する設計が一般的です。
筆者の実体験コメント|給与制度を整えると院長の悩みは激減する
これまで多くのクリニックで給与制度構築を支援してきましたが、
導入後に院長先生が口をそろえておっしゃるのが、
**「給与の話をするのが怖くなくなった」**という言葉です。
制度導入前は、
-
昇給のたびに悩む
-
説明に自信が持てない
-
不満を言われると感情的になる
という状態でした。
しかし給与制度を整えることで、
「制度に基づいて説明できる」
「感情ではなくルールで判断できる」
ようになります。
給与制度は、スタッフを管理するためのものではありません。
院長が経営者として冷静な判断をするための仕組みです。
人材確保が難しい今だからこそ、クリニック給与制度の整備は避けて通れないテーマといえるでしょう。
厚生労働省は14日に介護保険最新情報Vol.1461を発出した。インフレ対応や災害対策として介護現場に支給する今年度の補正予算による補助金について、交付要綱・実施要綱を周知した。
介護施設向けには、給食コスト・食材料費の高騰を考慮した支援に加えて、災害発生を想定した設備・備品の購入などに対する補助が用意された。
補助額は定員1人あたり合計で2万4000円となる。厚労省は支給要件や申請手続きなどの相談を受け付ける専用の電話窓口も開設した。
今回の要綱によると、物価高の中でも栄養バランスの取れた食事の提供を維持するための支援として、定員1人あたり1万8000円の補助金が支給される。
対象は特別養護老人ホーム、介護老人保健施設、介護医療院、ショートステイなど。補助金の使途は主に食材料費となる。
あわせて、災害時のサービス継続、避難対応に向けた設備・備品の購入費なども補助される。介護施設の場合、こちらの補助額は定員1人あたり6000円と定められた。
補助対象の例としては、衛生用品や医療用品、飲料水・食料品、ポータブル発電機、冷暖房機、簡易トイレなどがあげられている。このほか、夏の猛暑対策や利用者・職員の環境改善につながる設備・備品なども対象に含まれる。
この補助金の実施主体は都道府県。原則として、法人本部などが複数施設をまとめて対応する一括申請も可能だ。
実際の申請受け付け期間や提出様式といった手続きの詳細は、各都道府県から示される案内を確認する必要がある。厚労省は施策の早期実施を働きかけており、事業者は各自治体の情報を注視しておく必要がありそうだ。
厚労省は今回、補助金の円滑な支給に向けて専用の電話相談窓口(050-6875-3573)を設置した。ルールの詳細は都道府県ごとに異なってくるケースがあるものの、補助金の概要などについて質問に答える体制を整えている。
厚生労働省は14日、今年度の補正予算に盛り込んだ介護事業所・施設向けの新たな補助金について、交付要綱や実施要綱を周知した。インフレ対応や災害対策などの支援策。介護保険最新情報Vol.1461で伝えている
今回、居宅介護支援事業所も対象とされた。厚労省はガソリン代などの高騰はもとより、ケアマネジャーが災害級の危険な猛暑や豪雨、豪雪といった過酷な環境下でも働いていることに着目。地域内を移動する負担に配慮した措置を講じる。
補助額は1事業所あたり20万円。支給要件や申請手続きなどの相談を受ける専用の電話窓口(050-6875-3573)も開設された。今回の要綱によると、居宅介護支援の補助金は事業所の規模にかかわらず一律で支給される。
補助金の使途は、移動の経費や環境改善を図る備品の購入費などが対象。例えば燃料費、有料道路の通行料に加え、ネッククーラーや冷感・防寒ポンチョ、熱中症対策ウォッチ、スポットエアコン、サーキュレーターなどの購入費があげられている。
今回、居宅介護支援事業所も対象とされた。厚労省はガソリン代などの高騰はもとより、ケアマネジャーが災害級の危険な猛暑や豪雨、豪雪といった過酷な環境下でも働いていることに着目。地域内を移動する負担に配慮した措置を講じる。
補助額は1事業所あたり20万円。支給要件や申請手続きなどの相談を受ける専用の電話窓口(050-6875-3573)も開設された。
今回の要綱によると、居宅介護支援の補助金は事業所の規模にかかわらず一律で支給される。
補助金の使途は、移動の経費や環境改善を図る備品の購入費などが対象。例えば燃料費、有料道路の通行料に加え、ネッククーラーや冷感・防寒ポンチョ、熱中症対策ウォッチ、スポットエアコン、サーキュレーターなどの購入費があげられている。





